Parodontitis, eine chronische Infektion des Zahnhalteapparates, entwickelt sich oft über viele Jahre hinweg und verläuft schleichend und schmerzfrei. In Deutschland leidet fast jeder zweite Erwachsene über 35 Jahren an einer behandlungsbedürftigen Parodontitis, wie aktuelle Studien zeigen.
Frühe Anzeichen einer Parodontitis können Zahnfleischbluten, Schwellungen, Mundgeruch und eine zunehmende Zahnlockerung sein. Besonders bei Rauchern fehlt oft das frühe Symptom des Zahnfleischblutens, wodurch die Erkrankung oft erst in einem fortgeschrittenen Stadium erkannt wird. Zudem haben Raucher ein höheres Risiko, an Parodontitis zu erkranken.
Die rechtzeitige Erkennung und Behandlung von Parodontitis ist entscheidend, um schwerwiegende Folgen zu vermeiden und die Zahngesundheit langfristig zu erhalten. Regelmäßige Kontrolluntersuchungen beim Zahnarzt und eine gute Mundhygiene sind dabei von zentraler Bedeutung.
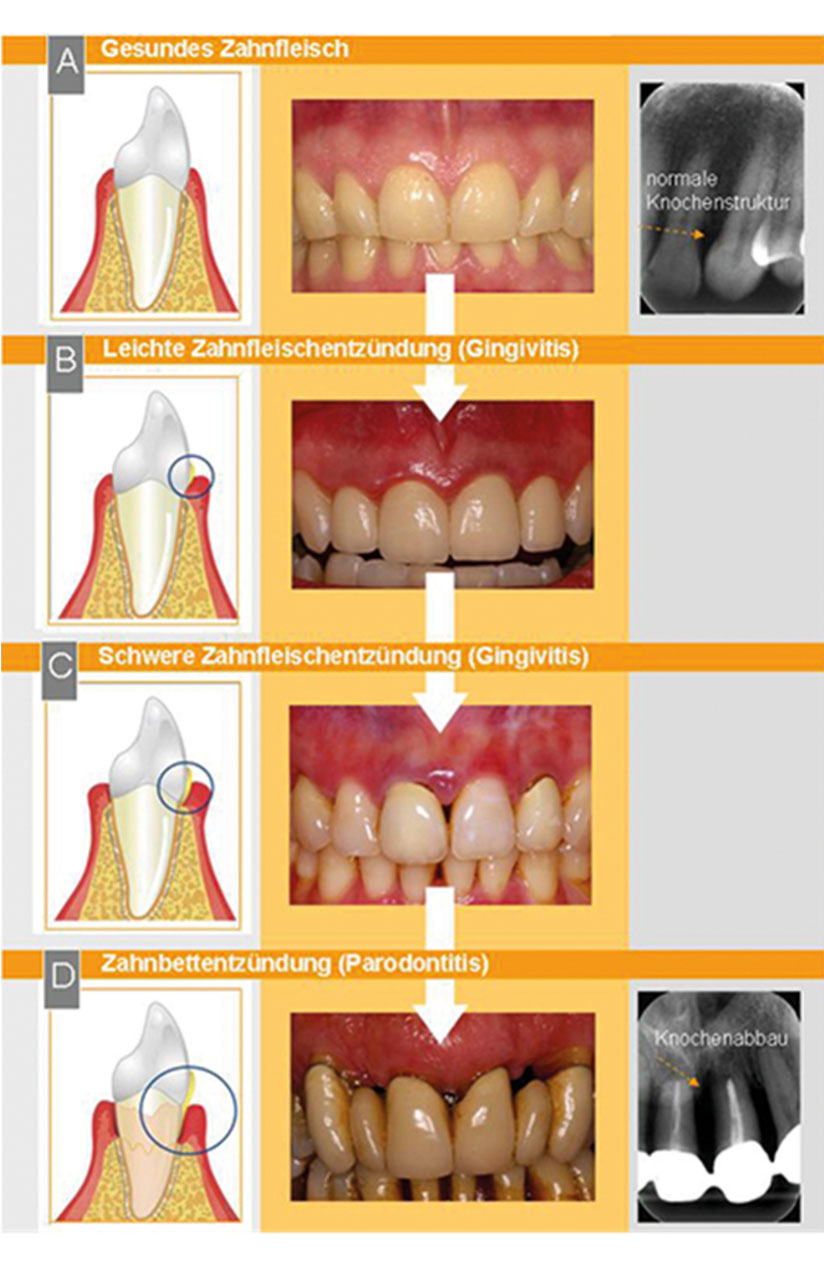
Wie entstehen Gingivitis und Parodontitis?
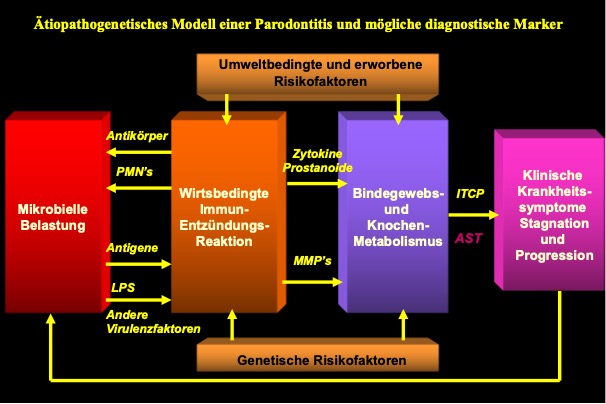
Gingivitis und die daraus resultierende Parodontitis werden primär durch Bakterien verursacht, die in einem sogenannten bakteriellen Biofilm organisiert sind. Diese Biofilme bilden sich auf den Zahnoberflächen und können sich bei bestimmten lokalen Bedingungen entlang der Zahnwurzel ausbreiten. Solche Bedingungen können schlecht sitzende Füllungen oder Kronen, Zahnstein und Zahnfehlstellungen sein. Eine unzureichende Mundhygiene, die eine unzureichende Entfernung von Plaque zur Folge hat, begünstigt ebenfalls die Bildung dieser Biofilme.
Unterhalb des Zahnfleischrandes können sich aggressive Bakterien ansiedeln, die sich in sauerstoffarmer Umgebung vermehren. Diese Bakterien können in das Weichgewebe eindringen und Giftstoffe freisetzen, die das zahnumgebende Gewebe schädigen. Gleichzeitig verursacht die Immunabwehr des Körpers gegen diese Bakterien ebenfalls Gewebeschäden. Die Folge ist eine Entzündung des Zahnfleisches, wodurch das Gewebe nicht mehr fest am Zahn anliegt und eine pathologische Zahnfleischtasche entsteht. Dies kennzeichnet den Übergang von einer Gingivitis zu einer Parodontitis.
Um Gingivitis und Parodontitis vorzubeugen, sind eine gründliche Mundhygiene und regelmäßige zahnärztliche Kontrollen unerlässlich. So können Biofilme effektiv entfernt und mögliche Ursachen für deren Entstehung frühzeitig erkannt und behandelt werden.
Wenn die körpereigene Immunabwehr in der Lage ist, die gewebezerstörenden Bakterien unter Kontrolle zu halten, bleibt die Entzündung auf das Zahnfleisch beschränkt und kann ohne Behandlung lange Zeit stabil bleiben. Allerdings kann sich dieser Zustand ändern, wenn bestimmte systemische Faktoren die Immunabwehr schwächen. Zu diesen Faktoren gehören Stress, genetische Veranlagung und Allgemeinerkrankungen wie Diabetes mellitus.
Besonders bedeutend ist das Rauchen, das als einer der stärksten Risikofaktoren für die Entwicklung von Parodontitis gilt. Rauchen beeinträchtigt die lokale Immunabwehr und fördert das Fortschreiten der Entzündung über das Zahnfleisch hinaus. Dies führt dazu, dass sowohl bakterielle Toxine als auch Entzündungsstoffe der körpereigenen Immunabwehr den Faserapparat, der den Zahn im Kiefer verankert, sowie den umliegenden Knochen schädigen. In diesem Stadium spricht man von einer Parodontitis, einer schwerwiegenden Erkrankung, die unbehandelt zu Zahnverlust führen kann.
Regelmäßige zahnärztliche Untersuchungen, eine konsequente Mundhygiene und das Vermeiden von Risikofaktoren wie Rauchen sind entscheidend, um die Gesundheit des Zahnhalteapparates zu erhalten und das Fortschreiten der Parodontitis zu verhindern.